陈怡医生的科普号
- 精选 二胎时代,妊娠期乳腺癌不容忽视
妊娠期乳腺癌随着国家“二孩”政策的开放,一大批高龄妈妈赶上“二孩”的“末班车”,而这批高龄妈妈大多在40-45岁,适逢中国妇女乳腺癌高发年龄,而当今乳腺癌发病率有年轻化趋势,35-40岁新发乳腺癌的患者不在少数。因此,妊娠期乳腺癌是一个很容易被忽视的问题。一、妊娠期乳腺癌定义现在妊娠期乳腺癌的定义并没有统一官方的说法,一般来说,一些研究将怀孕至分娩前诊断的乳腺癌定义为妊娠期乳腺癌,也有一部分研究将其期限延长至产后1 年或者2 年。二、妊娠期乳腺癌发病率上升原因近年来,乳腺癌总体发病率的升高、妇女生育年龄的延迟,以及年龄增高引起的乳腺癌本身的患病风险上升等原因,导致妊娠期乳腺癌发病率持续增高【1】。三、患有妊娠期乳腺癌怎么办?在诊断上妊娠期乳腺癌与非妊娠期乳腺癌其实是一样的,妊娠期乳腺癌大多表现为乳腺肿块或乳腺增厚区。而妊娠期及哺乳期由于乳房的一些生理性变化,如乳房增大、腺体增厚等,乳腺肿瘤易被误认为是正常变化,以致延误诊断,一旦发现往往已错过早期治疗的时机,因此妊娠期间指导性的乳腺B超检查是非常有意义的。至于双乳钼靶检查,只要腹部进行适当的隔离防护,是允许的。研究表明,接受X线检查时胚胎的暴露剂量约为0.4mrad(拉德:辐射剂量单位)。而小于5 rad 的暴露剂量不会增加胎儿先天畸形和发育迟缓的风险。【2】对于临床怀疑乳腺恶性肿瘤的患者,可以通过细针或空心针穿刺活检明确诊断。在治疗上大多数研究显示,在妊娠的任何时间,即便胎儿未满3个月,手术和麻醉均不增加胎儿畸形或发育异常的风险,因此可以安全地实施。但选择等到妊娠12 周以后,可降低胎儿自然流产的风险【3】。大多数化疗药物被FDA(美国食品与药物管理局)归为D 类妊娠期药物(即有确凿的证据显示其对胎儿有危害,但是在特定情况下使用是可以接受的)。蒽环类及紫杉类化疗药物在妊娠12周—36周使用是安全的 【4-6】,其他如靶向、内分泌、免疫治疗研究较少,一般不建议怀孕期间使用。四、是否需要终止妊娠?既要考虑到继续妊娠对孕妇疾病的不利影响,也要考虑到治疗(手术、放疗、化疗和激素治疗)对胎儿的发育及日后成长的不良影响。近年的多项数据显示终止妊娠并未改善患者的预后【7】,甚至认为终止妊娠可能缩短患者的生存期。虽然终止妊娠并不能改善患者的生存期,也不能增加对化疗药物的敏感性,但是,一些在妊娠早期诊断的乳腺癌患者,或一些病期较晚及肿瘤生长迅速的患者,则有可能需要终止妊娠,因为若等到妊娠的中后期再治疗可能会延误全身治疗的最佳时机。与非妊娠期乳腺癌相比预后不见得差。尽管一些病例分析结果显示,诊断的延误、治疗的推迟、怀孕期间乳腺癌相关雌、孕激素升高导致妊娠期乳腺癌患者的预后更差。但目前最大的相关研究【8】表明:妊娠期和非妊娠期患者,如果治疗方案相同,二者的预后相似,因此妊娠期的患者诊断和治疗不应当推迟。各位准妈妈在怀孕期间要多一个心眼哦参考文献:【1】Abenhaim HA, Azoulay L, Holcroft CA, Bure LA, Assayag J, Benjamin A. Incidence, risk factors, and obstetrical outcomes of women with breast cancer in pregnancy. The breast journal. 2012;18(6):564-8.【2】Mazonakis M, Varveris H, Damilakis J, Theoharopoulos N, Gourtsoyiannis N. Radiation dose to conceptus resulting from tangential breast irradiation. International Journal of Radiation Oncology*Biology*Physics. 2003;55(2):386-91.【3】HB K, H S. Breast Carcinoma During Pregnancy.International recommendations from an expert meeting. Cancer. 2006;107(4):882-3.【4】 Ring AE, Smith IE, Jones A, Shannon C, Galani E, Ellis PA. Chemotherapy for breast cancer during pregnancy: an 18-year experience from five London teaching hospitals. Journal of clinical oncology : official journal of the American Society of Clinical Oncology. 2005;23(18):4192-7.【5】 Zagouri F, Sergentanis TN, Chrysikos D, Dimitrakakis C, Tsigginou A, Zografos CG, et al. Taxanes for breast cancer during pregnancy: a systematic review. Clinical breast cancer. 2013;13(1):16-23.【6】Lambertini M, Kamal NS, Peccatori FA, Del Mastro L, Azim HA, Jr. Exploring the safety of chemotherapy for treating breast cancer during pregnancy. Expert opinion on drug safety. 2015;14(9):1395-408.【7】Cardonick E, Dougherty R, Grana G, Gilmandyar D, Ghaffar S, Usmani A. Breast cancer during pregnancy: maternal and fetal outcomes. Cancer journal (Sudbury, Mass). 2010;16(1):76-82.【8】 Amant F, von Minckwitz G, Han SN, Bontenbal M, Ring AE, Giermek J, et al. Prognosis of women with primary breast cancer diagnosed during pregnancy: results from an international collaborative study. Journal of clinical oncology : official journal of the American Society of Clinical Oncology. 2013;31(20):2532-9.本文专业医学知识由王家维、陈怡提供
陈怡 主治医师 医生集团-广东 线上诊疗科9人已购买 - 引用 乳腺肿瘤筛查与预防
1、如何区分乳腺增生、乳腺结节、乳腺囊肿 乳腺结节:乳腺结节是指小于1厘米的肿块,好发于育龄期的女性身上,内分泌激素失调,乳腺组织对激素的敏感性上调是导致乳腺结节的主要原因。值得提醒的是,也有一小部分乳腺结节可能是恶性的,因此应定期去医院做随访。 乳腺增生:主要症状是乳房疼痛和肿块,月经前几天乳房疼痛感加剧,月经干净后疼痛感减轻或消失,肿块出现也呈现周期性改变。属于生理现象,并非疾病。 乳腺囊肿:乳腺囊肿好发于育龄期,由于一个腺腺上皮细胞分泌液体在乳房内积存,从而生成乳腺囊肿。其主要症状是单侧或双侧乳房有肿物,呈现椭圆形或圆形且边界清楚、表面光滑。乳腺囊肿大多不需要处理,极少恶变。 2、检查出乳房结节该怎么办 最常见的乳腺结节是乳腺纤维腺瘤,但乳腺结节不一定都是乳腺肿瘤,需要进一步应用专业的影像学和病理评估来明确。通常情况下,采用BI-RADS分级来对乳腺结节的良恶性程度与风险进行评估: 0级:单一的影像学检查不能评价其性质有无病变,需要结合其他影像学检查; 1级:为阴性,未发现异常病变; 2级:基本排除恶心病变,可6~12个月随诊; 3级:良性可能性大,建议短期随访观察(恶性的可能性小于2%,3~6个月复查); 4级:可疑恶性,需穿刺或者活检,4a级恶性可能性2%~10%,4b级恶性可能性10%~50%;4c级恶性可能性50%~95%; 5级:高度提示恶性,应进行适当处理,恶性的可能性大于95%; 6级:活检病理已经证实为恶性,应采取积极的治疗措施。 建议女性朋友提高防癌意识,每月进行乳房自检,发现乳房异常变化及时就医。 3、如何预防乳腺癌 乳腺癌是属于现在比较常见的一种肿瘤,对于乳腺癌的预防可以做到以下几点:1、控制体重,保证脂肪不要过多;2、坚持进行体育锻炼;3、多吃水果蔬菜等食物;4、不要喝酒抽烟;5、要保持规律的作息习惯,不要熬夜,早睡早起. 6.保持心情愉悦,有抑郁倾向及时排遣或就医
陈怡 主治医师 医生集团-广东 线上诊疗科894人已读 - 直播回放 关爱女性健康:乳腺肿瘤筛查与预防
直播时间:2022年03月16日09:59主讲人:陈怡主治医师医生集团-广东线上诊疗科
 陈怡 主治医师 医生集团-广东 线上诊疗科373人已读
陈怡 主治医师 医生集团-广东 线上诊疗科373人已读 - 典型病例 “碧x婷”引致的悲哀,你还敢相信它能治癌吗?
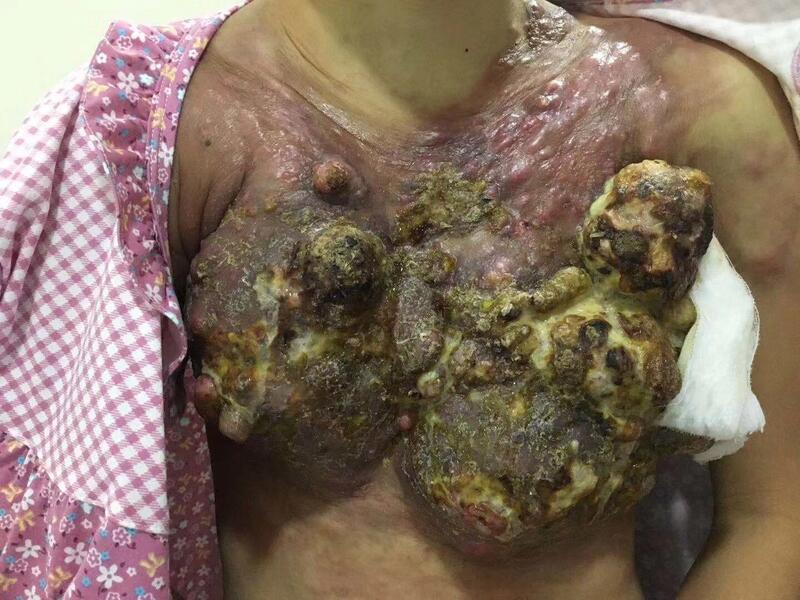
图片可能引起情绪不安,请小心点击如果你25岁时不幸患上了乳腺癌,你一定觉得晴天霹雳,上天为何对你这样不公平,从逃避到惧怕到恐慌到沮丧,再到接受,慢慢去寻找正规的医院进行治疗,渐渐见到疗效,重拾信心,再坚持完成所有的治疗。恭喜你,你的人生得到了升华,你的生命仍在继续。 但今天要讲的是一个悲伤的案例,25岁的女孩子,不幸患上了乳腺癌,因为无知因为没有文化,听信了一些小仪器的虚假宣传,以为可以不用动刀就治好乳腺癌。她花了三万块买了一台叫“碧波ting”的仪器,买机器的人告诉她,像拔火罐一样,对着肿块的部分一直吸引放松,吸,放,不停的重复,再配合一堆“油”和“药”,你的肿瘤跟毒素被一起吸出来清除掉了,以后就没事了的。 然而,肿瘤没有像卖仪器的人说的那样消失,还越长越大。女孩子再次找到销售,这群骗子不但没有收手,还介绍女孩去某某医院接受一堆不靠谱的治疗,又再花掉一笔钱,而肿瘤继续在体内播散。一年之后,原来只有手指头般大小的肿瘤长满了全身,连一直在给她“治疗”的民营医院也拒收她了。以下图片会引起不安,请选择性跳跃 最后问女孩,为什么一开始没想到来我们这里治疗呢?女孩说,那些医院的医生告诉我,你们大医院只知道化疗手术和放疗,对身体伤害很大,也治不好,去了大医院,最终就是人财两空,死得更快。 我想说,我是大医院的医生,我只知道给病人手术化疗放疗,因为我找不到除此之外能杀灭肿瘤的更好办法,如果能不开刀治愈肿瘤,我一定告诉你。再给大家普及一点医院里的小故事,化疗是医院里最不赚钱的项目,医院在药品上没有加成,如果超药比国家还要扣医院钱,但医院不能因为不赚钱而不给患者化疗,这是公立医院和民营医院的最大区别。再次劝吁广大女性朋友,警惕“碧波ting”的一些无良销售的虚假宣传,在大医院看病不是为了让你人财两空,而是为了让你更好的活着,为了你还能和家人相守。 最后想说说那些骗子,谋财害命,难道心不会痛吗?难道不怕因果报应?人在做,天在看! 本文系陈怡医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
 陈怡 主治医师 医生集团-广东 线上诊疗科暂无购买
陈怡 主治医师 医生集团-广东 线上诊疗科暂无购买 - 典型病例 半年内同家医院做的B超,截然不同的结果是为何?
医生报告为乳腺增生,是否需再看一家医院?今天接诊一位湛江来的患者,7月份开始自觉右乳胀痛,到当地医院就诊查b超,示“乳腺增生”。钼靶右乳BIRADS 3级,左乳2级,未做处理。11月份患者因自觉右乳肿块增大,并伴乳头溢血再次就诊,同家医院b超考虑右乳多发肿物,Birads4c。 显然,第二次b超90%判断为乳腺癌,但为什么七月份时是增生,十一月就变成癌了呢? 这不禁让人吓出一身冷汗! 这里要为大家科普一下,什么时候需要同步在多家医院做b超?为什么这个患者从“增生”短时间发展成了“癌”? 从病史上看,患者七月份就诊时,b超上已有癌的迹象,但由于超声医生水平有限,没能诊断出来。钼靶上,因患者的腺体属于致密型,因而钼靶仅能看到片状致密影,但是右侧腋窝淋巴结已相当可疑。 如果这时碰上有经验的医生,一定会让超声看二眼,至少也会让病人三个月再复查。 所以,当您觉得症状在不断加重,而医生告知你只是增生,这时,提醒您再去另一家三甲医院检查,可以更大程度降低误诊的发生率。 再次提醒,出现不能缓解的乳腺痛,逐渐增大的肿物,或者不痛的肿块,伴乳头溢血,应警惕!需要至少两家三甲医院的b超,或者三个月内再次复查! 本文系陈怡医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
 陈怡 主治医师 医生集团-广东 线上诊疗科53人已购买
陈怡 主治医师 医生集团-广东 线上诊疗科53人已购买 - 就诊指南 美国乳腺外科医师学会倡议:良性乳腺疾病明智选择
原创: 乳腺癌专业委员会 SIBCS 7月3日虽然将近一半女性患有良性乳腺疾病,但是与乳腺癌相比,目前缺乏高水平证据以指导治疗。因此,良性乳腺疾病处理主要依靠个别医师的经验和培训。2012年,美国内科医学委员会发起了明智选择运动,促进患者与医师之间的对话,对可能不必要的诊疗提出质疑。美国乳腺外科医师学会患者安全与医疗质量委员会决定参与该运动,并于2018年美国乳腺外科医师学会第19届年会公布良性乳腺疾病明智选择。 2018年7月2日,美国乳腺外科医师学会和肿瘤外科学会官方期刊《肿瘤外科学年鉴》在线发表纽约哥伦比亚大学、印第安纳大学、奥克兰湾区乳腺外科医师协会、路易斯维尔诺顿外科医师协会、安妮阿伦德尔医疗中心、梅奥医学中心、杜克大学、森塔拉综合乳腺中心、麦迪逊威斯康星大学、纽约西奈山医疗集团、迈阿密癌症研究所、伯明翰阿拉巴马大学、佛蒙特大学、辛辛那提癌症研究所、冈德森医学基金会起草的良性乳腺疾病明智选择:美国乳腺外科医师学会响应美国内科医学委员会明智选择运动的倡议。 首先,患者安全与医疗质量委员会征求最初的候选措施,外科医师提交各种做法,由此产生的28项措施通过两轮改良德尔菲法进行评级。最终清单得到美国乳腺外科医师学会批准,并且得到美国内科医学委员会认可。最终确定5项措施概括如下: 不常规手术切除无症状患者的乳腺假血管瘤样间质增生区域。 不常规手术切除经活检证实而且小于两厘米的乳腺纤维腺瘤。 不常规手术治疗乳腺脓肿,首先尝试经皮抽吸。 不对预期寿命少于五年的体检正常无症状患者进行乳腺钼靶检查。 不常规引流无痛液性乳腺囊肿。 美国乳腺外科医师学会明智选择措施旨在解决良性乳腺疾病处理,患者安全与医疗质量委员会对这些推荐意见达成共识,这些措施为医患共同决策提供指导,患者可以通过互联网方便获取。 Ann Surg Oncol. 2018 Jul 2. [Epub ahead of print] Select Choices in Benign Breast Disease: An Initiative of the American Society of Breast Surgeons for the American Board of Internal Medicine Choosing Wisely Campaign. Roshni Rao, Kandace Ludwig, Lisa Bailey, Tiffany S. Berry, Robert Buras, Amy Degnim, Oluwadamilola M. Fayanju, Joshua Froman, Negar Golesorkhi, Caprice Greenburg, Ayemoe Thu Ma, Starr Koslow Mautner, Helen Krontiras, Michelle Sowden, Barbara Wexelman, Jeffrey Landercasper. Columbia University Medical Center, New York, USA; University of Indiana, Indianapolis, USA; Bay Area Breast Surgeons, Oakland, USA; Norton Surgical Specialists, Louisville, USA; Anne Arundel Medical Center, Annapolis, USA; Mayo Clinic, Rochester, USA; Duke University, Durham, USA; Mayo Clinic Health System, Owatonna, USA; Sentara Comprehensive Breast Center, Lorton, USA; University of Wisconsin, Madison, USA; Mount Sinai Health System, New York, USA; Miami Cancer Institute, Miami, USA; University of Alabama, Birmingham, USA; The University of Vermont Medical Center, Burlington, USA; Trihealth Cancer Institute, Cincinnati, USA; Gundersen Medical Foundation, La Crosse, USA. BACKGROUND: Up to 50% of all women encounter benign breast problems. In contrast to breast cancer, high-level evidence is not available to guide treatment. Management is therefore largely based on individual physician experience/training. The American board of internal medicine (ABIM) initiated its Choosing Wisely campaign to promote conversations between patients and physicians about challenging the use of tests or procedures which may not be necessary. The American society of breast surgeons (ASBrS) Patient safety and quality committee (PSQC) chose to participate in this campaign in regard to the management of benign breast disease. METHODS: The PSQC solicited initial candidate measures. PSQC surgeons represent a wide variety of practices. The resulting measures were ranked by modified Delphi appropriateness methodology in two rounds. The final list was approved by ASBrS and endorsed by the ABIM. RESULTS: The final five measures are as follows. (1) Don't routinely excise areas of pseuodoangiomatous stromal hyperplasia (PASH) of the breast in patients who are not having symptoms from it. (2) Don't routinely surgically excise biopsy-proven fibroadenomas that are < 2 cm. (3) Don't routinely operate for a breast abscess without an initial attempt to percutaneously aspirate. (4) Don't perform screening mammography in asymptomatic patients with normal exams who have less than a 5-years life expectancy. (5) Don't routinely drain nonpainful, fluid-filled cysts. CONCLUSIONS: The ASBrS Choosing Wisely measures that address benign breast disease management are easily accessible to patients via the internet. Consensus was reached by PSQC regarding these recommendations. These measures provide guidance for shared decision-making. DOI: 10.1245/s10434-018-6584-5
 陈怡 主治医师 医生集团-广东 线上诊疗科1176人已读
陈怡 主治医师 医生集团-广东 线上诊疗科1176人已读 - 医学科普 如何吃出健康的乳房?
乳房既是女性的骄傲,也是女性的烦恼。随着乳腺癌发病率高居不下,受老祖宗们“病从口入”的观念影响,很多女性朋友开始了“觅食之旅”,人们开始试图寻找一些对于乳腺保健有益的食物,作为乳腺专科医生,也不止一次被问到这个问题,那么如何吃才能吃出乳房健康呢?一、豆类食物很多人误以为豆类中含有雌激素,不利于乳房健康。但这只是个误解,大豆异黄酮是大豆生长过程中产生的一类次级代谢物,它在体内的最终代谢物雌马酚,已经证实在预防心血管疾病、乳腺癌和前列腺癌方面发挥重要作用。《美国医学协会杂志》载文称,适量食用大豆食品才最有利于帮助预防乳腺癌,降低乳癌患者的死亡率和复发率。研究指出,每天大豆蛋白的摄入量达到11克时,其防癌功效最强。超过这个量,效果不但没有增加,反而可能会降低。研究同时指出,摄取大豆蛋白最好选择豆腐、毛豆、无糖豆奶等天然食物,而非调味豆奶、豆制甜点等加工产品。二、海带海带是一种大型食用藻类,关于女性来说,不仅有美容、美发、瘦身等保健作用,还能辅助医治乳腺增生。研究发现,海带之所以具有缓解乳腺增生的作用,是由于其中含有大量的碘,可促使卵巢滤泡黄体化,使内分泌失调得到调整,降低女性患乳腺增生的风险。三、含不饱和脂肪酸的鱼类鱼类中含有必需的氨基酸和不饱和脂肪酸,可供选择的鱼很多,如黄鱼、鲫鱼、鲢鱼、青鱼、鲤鱼、带鱼、章鱼、鱿鱼等。因为它们含有丰富的微量元素,有抑制癌症生长的作用。四、坚果类种子、坚果类食物囊括含卵磷脂的黄豆、花生等,含丰盛蛋白质的杏仁、核桃、芝麻等,其中含有大量的抗氧化剂,可起到抗癌的成效。而且,坚果和种子食品可增多人体对维生素E的摄入,从而达到调节内分泌的功能。五、水果类:猕猴桃、芒果等猕猴桃是果中珍品,因为猕猴桃富含维生素c,是橘子的4-12倍,苹果的3倍,葡萄的60倍。而且猕猴桃的某些物质可以阻断亚硝胺生成,是防癌的好水果。芒果中含有多酚,特别是其中的生物活性成分丹宁(多酚的一种)可以打破癌细胞分裂周期。六、蔬菜与主食合理搭配每日的饮食应保证摄取足够的蔬菜,多食番茄、胡萝卜、菜花、南瓜、大蒜、洋葱、芦笋、黄瓜、丝瓜、萝卜和一些绿叶蔬菜等等。 当然还有一些其他的银耳、黑木耳、香菇、猴头菇、茯苓等是天然的生物反应调节剂,能增强人体免疫能力,增强身体的抵抗力,有较强的防癌作用但是有一点需要说明,肿瘤的形成是多因素、多环节、多基因参与的相互作用的结果,其病因并不明确,能否从口服食物来抗癌,阻止肿瘤的发生发展作用,需要更多循证医学的证据,但是健康的生活方式是最主要的,避免过多食用油炸食物。而现今许多动植物养殖过程中被添加了激素成分,为了让农产品的品相更好,更快成熟,因而许多食物中都被检出含有雌激素成分或类似雌激素的成分。现代人生活节奏快,吃得精细,粗纤维摄入少,高脂肪饮食,高盐饮食,也是不良的饮食习惯,不利于乳房健康。因此提倡荤素搭配,营养均衡,用良好的生活习惯将肿瘤风险降低。
陈怡 主治医师 医生集团-广东 线上诊疗科1876人已读 - 医学科普 致那些小胸的妹子,胸小不是你的错
胸部的大小,对于男人来说是无足轻重的,但对于女人来说,胸部大的女人即使时刻在表达胸大带来的烦恼,但内心始终是骄傲的,而不少胸小的女生则为自己的平胸感到自卑,时而被人取笑,甚至被称呼“太平公主”。今天我
陈怡 主治医师 医生集团-广东 线上诊疗科1238人已读 - 医学科普 男朋友胸比我大,是他有问题还是我有问题?
有位女性朋友偷偷问我:“男朋友的胸比我还大,是胖的原因吗?还是病呢?男性胸大的问题,其实也就是“男性乳腺发育”,这里我给大家解释一下什么是男性乳腺发育症。1.男性乳房发育症起因男性乳房发育症(gynecomastia,简称GYN)GNY是由于生理性或病理性因素引起雌激素与雄激素比例失调而导致的男性乳房组织异常发育、乳腺结缔组织异常增生的一种临床病症。GYN是最常见的男性乳腺疾病,约占男性乳腺疾病的80%~90%。临床往往表现为一侧或两侧乳房无痛性、进行性增大或乳晕下区域出现触痛性肿块。2.假性男性乳腺发育男性乳腺发育症可以是原发性(生理性的),也可以是继发性(有明确的乳腺外刺激因素),在诊断男性乳腺发育症的前提是先要排除假性男性乳腺发育。当男性肥胖或超重时候,胸部就会堆积脂肪,使男生乳房外形变得丰满,有弹性,虽然看起来也是乳房增大,但并不是雌激素增加导致的乳腺增生,因此没有肿块也没有痛感,所以又称为假性男性乳腺发育。3.男性乳腺发育症的病因原发性男性乳腺发育症常见于青春期前后,多数因为体内雌雄激素水平不均衡,或乳腺雌激素受体敏感性升高引起,大多可自行缓解。继发性男性乳腺发育症常见于中老年患者,这部分患者12%存在内分泌疾病,75%为特发性,13%为全身性疾病或是药物引起。引起此症状的原因有很多,例如细胞肿瘤(如睾丸肿瘤)或某种特殊类型的肺部恶性肿瘤可能合成大量雌激素,从而导致男性乳房发育症的发生。而肝炎、肝硬化病人的肝脏对雌激素代谢能力降低,促使体内雌激素量相对增多,也会引起乳房二度发育。同样,长期服用雌激素类药物也能引起乳房发育,而其他一些药物(如长期服用异烟肼、洋地黄等),也可能带来相关联的副作用,长期食用一些高脂肪、高热量的油炸食品也会引起此现象。大部分通过既往病史及体检都可以找到大多数男性乳腺发育的病因。发病年龄、摄入的药物及潜在的健康问题是询问病史的关键。4.男性乳腺发育如何治疗?生理性男性乳房发育,一般都能自愈。对于药物引起的,一般停药后可自行消退。病理性男性乳房发育,可通过药物治疗、手术治疗等治疗手段,针对病因,对症治疗。我们经常看到部分男性乳腺发育患者,乳房发育会增大至正常女性胸部一样大小,在生活中,这部分患者往往会觉得自己不正常,缺乏自信,从而导致严重的心理障碍。重要的是男同胞要放下思想包袱,积极配合治疗。
陈怡 主治医师 医生集团-广东 线上诊疗科2858人已读 - 医学科普 乳房自检是鸡肋吗?
“乳房自检”对于大众而言,其实早已不是陌生的概念。然而,对于乳房自检的意义各界观点却并不统一。一方面,有科普文章标榜乳房自检可以尽早发现乳房状态异常从而及早就医诊治;另一方面,各大乳腺筛查指南均显示乳房自检并不能降低乳腺癌检出率和死亡率。众说纷纭,究竟我们该如何看待乳房自检呢?乳房自检,通俗而言就是女性通过触摸及观察自己的乳房,从而判断乳房是否处于正常状态。因此,我们必须先知道自己到底在摸什么。1.乳房的解剖在乳腺科门诊中,患者常因“摸到自己乳房有肿物”就诊。然而部分自称摸到“肿物”的,在医生触诊之后被告知一切正常。那些被错认为是“肿物”的,到底是何方神圣呢?肿物1号肿物1号——正常的腺体组织:在乳房皮肤下方,是脂肪层,而脂肪层的厚度因人而异,脂肪层的下方是一块一块以小叶为单位分布的腺体组织。腺体组织手感偏韧,在部分脂肪层较薄的女性中,非常容易将摸到的分叶状并且质感较韧的腺体误以为”肿物“。另外,倘若以抓取的手法来检查乳房,恐怕绝大多数女性会惊觉自己的乳房全部都是“肿物”!肿物2号肿物2号——肋骨:肋骨处于乳房解剖最底下的一层,藏在脂肪、腺体和胸肌的下方。由于在乳房上方起始处及内侧靠近胸骨中线处,腺体组织较薄,部分纤瘦的女性,非常容易摸到自己硬硬的肋骨,并误以为是“肿物”。2.乳房分区学习如何正确检查乳房的第一步,先了解医学上乳房的分区。上图以右侧乳房为例,通过过乳晕的两条垂直线,将乳房分为4个象限。在乳房自检时,需一次检查这4个象限,以及乳头乳晕所在位置的乳晕区。3.自检三大法则壹扫——以4指并排的指腹,带一定的压力以顺时针或逆时针或从乳房边缘扫向中心的方式分别“扫”过乳房的4个象限。观察是否有明显硌手感(正常腺体组织在“扫”的过程中,没有明显的凸起感,不硌手),若感觉明显硌手,则有肿物的可能性较大。什么是“扫”?想象一下自己用手扫后脑勺的感觉。贰挤——观察在“挤”后,乳头是否有液体溢出。叁看——仔细观察乳房表面皮肤有无像酒窝一样的凹陷(术语为“酒窝征”),观察乳头是否凹陷(自幼凹陷者不算),观察乳头是否出现糜烂等。为何各大乳腺癌筛查指南不推荐乳房自检?美国妇产医师协会(ACOG)在2017年6月更新的乳腺癌筛查指南中,明确提到:对于无高危乳癌风险的人群,不推荐行乳房自检。理由1、假阳性率非常高导致过度焦虑、过度医疗行为的产生,反而对人群有害。2、亦无明显证据表明乳房自检可提高乳腺癌早期检出率,及远期生存。同时,美国预防医学工作组(USPSTF)、美国癌症协会(ACS)、美国综合癌症网络(NCCN),均在其最新的指南更新中表示不推荐乳房自检。另外,早在2002年,美国的Fred Hutchinson癌症中心,就报道了其1989年至1991年在上海展开了一项大型临床研究的结果。研究者将26万工厂女工随机分为两组,一组进行乳房自检教育,另一组无乳房自检教育。该研究随访至2000年12月,结果显示乳房自检并不能降低乳腺癌死亡率。所以,说了半天,乳房自检都是废话?浪费读者宝贵时间?NO!如何早期发现乳腺癌?并非试图通过对乳房的自检来筛查乳腺癌,而是需要关注乳房发生的变化。“扫”并不能帮你找到很小的肿物,但至少平日扫一扫也不至于出现肿瘤已经大于5cm都仍不自知这种局面。而“挤”和“看”就更为必要了。乳腺癌筛查,最为有效的手段——乳腺彩超+乳腺钼靶乳腺彩超:无辐射,大于20岁女性每年1次;乳腺钼靶:有少量辐射,推荐40或45岁以上女性,每年1次,或3年2次。对于直系亲属中有乳腺癌病史的患者,还可通过在医院行BRCA1/2基因检测,早期判断自己是否为乳腺癌高危人群,从而提高警惕,防范于未然。参考文献:【1】 Committee on Practice B-G: Practice Bulletin Number 179: Breast Cancer Risk Assessment and Screening in Average-Risk Women. Obstet Gynecol 2017, 130(1):e1-e16.【2】 Thomas DB, Gao DL, Ray RM, Wang WW, Allison CJ, Chen FL, Porter P, Hu YW, Zhao GL, Pan LD et al: Randomized trial of breast self-examination in Shanghai: final results. J Natl Cancer Inst 2002, 94(19):1445-1457.【3】National Comprehensive Cancer Network. Breast cancer screening and diagnosis. Version 1.2016.【4】American Cancer Society. Cancer treatment and survivor- ship facts and figures 2016-2017. Atlanta (GA): ACS; 2016.【5】Siu AL. Screening for breast cancer: U.S. Preventive Services Task Force recommendation statement. U.S. Preventive Services Task Force [published erratum appears in Ann Intern Med 2016;164:448]本文专业医学知识由中山大学孙逸仙纪念医院谭璐媛、陈怡医生提供
陈怡 主治医师 医生集团-广东 线上诊疗科3160人已读






